DEFINICIJA
Proliferativna verukozna leukoplakija (PVL) se može smatrati zasebnim oblikom oralne leukoplakije (OL) koju karakteriziraju višežarišne lezije, progresivni klinički tijek i promjene u kliničkom izgledu i patohistološkim značajkama. Međutim, takav stav da se PVL klasificira kao zaseban entitet nije jednoznačno prihvaćen, budući da velike, široko rasprostranjene leukoplakije, a ne samo PVL, nose izrazit rizik od zloćudne preobrazbe.
Godine 2020., Radna skupina Suradnog centra SZO za oralni karcinom priznala je da “unatoč nesavršenosti izraza PVL koji obuhvaća proširenu skupinu pacijenata s višežarišnom bolešću, taj izraz je u širokoj upotrebi, a Radna skupina je preporučila zadržavanje ovog pojma” . Ista skupina predložila je sljedeću definiciju: “progresivni, perzistentni i nepovratni poremećaj karakteriziran prisutnošću višestrukih leukoplakija koje često postaju bradavičaste”.
Read more
- Procjenjuje se da se ukupna prevalencija OL kreće između 1,5% i 2,6%. PVL je rjeđa od standardne leukoplakije i podaci o njenoj prevalenciji nisu dostupni.
- Etiologija PVL ostaje nepoznata.
- PVL je češća u starijih žena bez rasne sklonosti i nije povezana s tradicionalnim čimbenicima rizika za OL i oralni karcinom pločastih stanica (OKPS), tj. konzumaciju duhana i alkohola.
- Otprilike dvije trećine slučajeva PVL javlja se kod osoba koje nikad nisu pušile i pacijenata koji ne prijavljuju zlouporabu alkohola.
- Prijavljena prevalencija HPV u PVL kreće se od 0-88% na temelju rezultata studija s malim brojem pacijenata.
- Studija koja je ispitivala prevalenciju HPV-a u 58 pacijenata nije pokazala značajne razlike između pacijenata zahvaćenih PVL i onih s konvencionalnom OL (24% naspram 25%).
- Pri prvom patohistološkom pregledu većina PVL lezija (52,5%) pokazuje hiperkeratozu bez displazije ili verukozne hiperplazije.
- Ipak, PVL je povezana s najvećom učestalošću oralnog karcinoma među OPZP, bilo verukoznog karcinoma ili karcinoma pločastih stanica.
- Otprilike 61% pacijenata s PVL razvije oralni karcinom tijekom prosječnog razdoblja od 7,4 godine, iako je sustavni pregled procijenio da se zloćudna preobrazba događa u 49,5% (CI 26,7%-72,4%) slučajeva PVL (Spriano i sur., 2020.).
- Godišnja incidencija se procjenjuje na 10,0% godišnje.
- Višestruki primarni karcinomi gingive prijavljeni su u literaturi u pacijenata zahvaćenih PVL, što je dokazano u novijim serijama slučajeva.
- PVL je povezana s ukupnom smrtnošću od 40%.
Klinički nalaz
Klinički, PVL može zahvatiti jedno veliko područje oralne sluznice, ali češće je višežarišna, zahvaćajući gingivu, obraznu sluznicu i jezik na susjednim i nesusjednim mjestima usne šupljine. Oralna mjesta koja su češće zahvaćena PVL-om su gingiva (62,7%), obrazna sluznica (59,8%) i jezik (49,1%). Slike 1-4 ilustriraju PVL koja zahvaća više mjesta unutar usne šupljine.
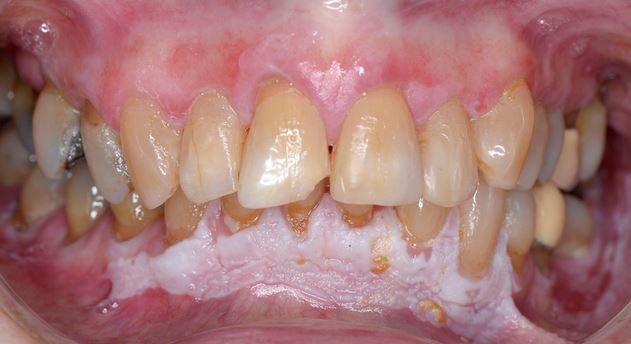
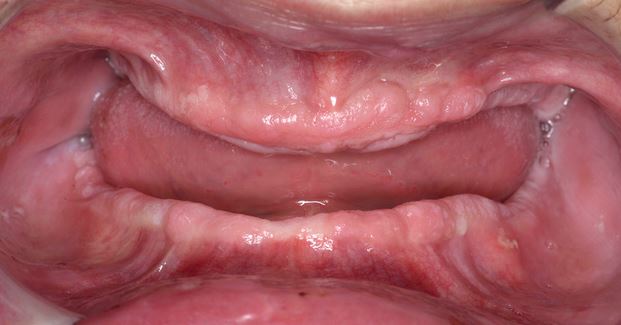
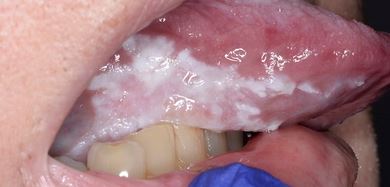
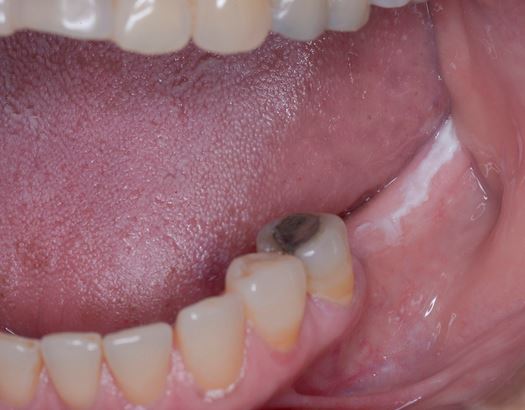
Višežarišnost i progresivni klinički tijek glavne su značajke koje karakteriziraju PVL. Oralne lezije kod PVL često su povezane s tekućim promjenama u kliničkoj i patohistološkoj slici. Tablica 1 prikazuje karakteristične kliničke značajke PVL kako je opisano u nedavnom izvješću o OPZP koje je pripremio Suradni centar SZO za oralni karcinom.
| Klinički izgled PVL |
| Višestruke, debele, bijele mrlje na više od dva različita oralna mjesta, često se nalaze na gingivi, alveolarnim nastavcima i nepcu. |
| Većina lezija ima verukozni uzorak. |
| Lezije se šire i spajaju tijekom razvoja. |
| Ponovna pojava na prethodno tretiranom području |
Tablica 1: Klinički izgled PVL prema Suradnom centru SZO-a za oralni karcinom 2020 [4].
PVL obično počinje kao homogena leukoplakija bez displazije na histološkom pregledu i progresivno evoluira do verukoznih lezija na jednom ili više područja oralne sluznice. Na početku se PVL manifestira kao jedna ili više leukoplakija koje progresivno zahvaćaju više lokacija s postupnim širenjem jedne lezije ili spajanjem više lezija [3,4]. U početnim fazama, PVL se može prikazati kao višežarišna lezija kojoj nedostaje tipičan verukozni izgled. Osim toga, početna lezija može biti bijela i ravna, ponekad pokazujući lihenoidni izgled, što otežava razliku između nje i oralnog lihen planusa (OLP) [3,4,28,29]. U takvim slučajevima, PVL se može pogrešno liječiti kao OLP kroz duga razdoblja s naknadnim rizikom od propuštanja ili odgađanja dijagnoze potencijalnog OKPS.
PVL je također karakterizirana istaknutim eritemom (19% u seriji Villa i sur.) sa stopom zloćudne preobrazbe (SZP) od 100% u usporedbi s onim PVL lezijama bez eritematozne komponente (MTR 62,5%).
Dijagnoza
- Patohistološke značajke PVL nisu patognomonične i nespecifične su, u rasponu od hiperkeratoze u ranim stadijima, do verukozne hiperplazije i različitih stupnjeva displazije.
- Osim toga, slučajevi PVL koji su klinički karakterizirani upalnim komponentama ili lihenoidnim izgledom mogu pokazati “lihenoidni” limfocitni pojas i biti pogrešno dijagnosticirani kao OLP.
- Zbog toga se konačna dijagnoza PVL postavlja na temelju kombinacije kliničkih i patohistoloških nalaza.
- Svaka bijela lezija, koja postaje bradavičasta i egzofitična, sa širenjem tijekom vremena i ponovnom pojavom nakon liječenja, treba se smatrati PVL.
Od prve definicije 1985., drugi autori su predlagali alternativne dijagnostičke kriterije. Cerero-Lapiedra i suradnici su 2010. godine predložili pet glavnih i četiri sporedna kriterija, te njihove specifične kombinacije, za postavljanje rane dijagnoze PVL (Tab.2).
| Glavni kriteriji | Sporedni kriteriji |
| Oralna leukoplakija koja zahvaća više od dva različita oralna mjesta (češće gingivu, nepce i alveolarni greben) | Lezije pokrivaju područje sluznice veće od 3 cm (kad se zbroje sva zahvaćena područja) |
| Verukozni klinički izgled | Ženski spol |
| Lezije pokazuju kliničku progresiju i širenje | Osobe koje nikad nisu pušile (neovisno o spolu) |
| Ponovna pojava na prethodno tretiranom području | Evolucija bolesti dulja od 5 godina |
| Patohistološka slika hiperkeratoze oralnog epitela ili verukozne hiperplazije, verukoznog karcinoma ili karcinoma pločastih stanica. |
Dijagnoza PVL postavlja se uz:
tri glavna kriterija (od kojih je jedan patohistološki nalaz)
ili dva glavna (od kojih je jedan patohistološki nalaz) i dva sporedna kriterija
Tablica 2: Dijagnostički kriteriji za PVL prema Cicero-Lapiedra i sur. (Modificirali [3,20]).
Carrard i suradnici su predložili pojednostavljenje dijagnostičkih kriterija PVL-a izostavljajući razliku između glavnih i sporednih kriterija, te predložili četiri kriterija koja bi trebala biti zadovoljena (Tablica 3).
| Modificirani dijagnostički kriteriji za PVL: trebaju biti ispunjena sva četiri kriterija. |
| Leukoplakija koja pokazuje prisutnost verukoznih ili bradavičastih područja koja zahvaćaju više od dva oralna mjesta. Prepoznaju se sljedeća oralna mjesta: dorzum jezika (jednostrano ili obostrano), rub jezika, sluznica obraza, alveolarna sluznica ili gingiva gornje čeljusti, alveolarna sluznica ili gingiva donje čeljusti, tvrdo i meko nepce, dno usne šupljine, gornja i donja usnica. |
| Ukoliko se zbroje sva zahvaćena područja, minimalna površina treba biti barem tri centimetra. |
| Dobro dokumentirano razdoblje razvoja bolesti od najmanje pet godina, karakterizirano širenjem i povećanjem te pojavom jednog ili više recidiva u prethodno liječenom području |
| Dostupnost najmanje jedne biopsije kako bi se isključila prisutnost verukoznog karcinoma ili karcinoma pločastih stanica |
Tablica 3: Pojednostavljeni dijagnostički kriteriji za PVL.
- Prilikom dobivanja biopsije sumnjive PVL lezije, kao i nehomogene OL, važno je odabrati najreprezentativnije dijelove kako bi se izbjegla pogrešna dijagnoza.
- Patohistološki pregled može dovesti do varijabilne dijagnoze unutar iste lezije. Iz tog razloga se često preporučuju biopsije višestrukog mapiranja. Višestruke i periodične biopsije mapiranja indicirane su u PVL za otkrivanje različitih stupnjeva displazije ili za isključenje OKPS.
- U PVL i nehomogenoj OL zabilježeno je da se otprilike 10-17% slučajeva OKPS može propustiti izvođenjem samo jedne biopsije.
Liječenje
- Upravljanje i liječenje PVL-a posebno je izazovno. U posljednjem desetljeću predloženi su različiti pristupi za smanjenje visoke incidencije oralnog karcinoma među pacijentima zahvaćenim PVL.
- Do danas, niti jedan od modaliteta liječenja (kirurški zahvat, laserska ablacija, retinoidi, fotodinamička terapija i kemoterapija) se nije pokazao učinkovitim u smanjenju razvoja oralnog karcinoma kod ovih pacijenata.
- Unatoč nedostatku dokaza o učinkovitosti, kirurško liječenje je najčešća intervencija koja se koristi u liječenju PVL.
- Kada je PVL karakterizirana malim lezijama i ako je područje diskretno, može se pokušati ekscizija, ali pacijent treba biti svjestan da će biti potrebno kontinuirano praćenje zbog visokog rizika od raka usne šupljine i rizika od recidiva lezije (71%).
- Većina slučajeva PVL pokazuje velike lezije i uključuje multifokalna nesusjedna područja.
- Nedavni sustavni pregled izvijestio je da je ukupna stopa recidiva PVL za sve modalitete liječenja približno 85%, bez ikakvog smanjenja incidencije raka.
- Zbog svih ovih razloga, kirurška ekscizija u opsežnom slučaju PVL može se smatrati nepraktičnom i nepotrebno agresivnom opcijom liječenja.
- Mnogi liječnici biraju pristup “čekaj i vidi” koji se temelji na periodičnim višestrukim biopsijama i redovitim kliničkim pregledima.
- Cilj ovog pristupa je identificirati vrlo rani početak oralnog karcinoma, dajući najbolji ishod liječenja i prognozu.
Zaključno, s obzirom na visoku incidenciju raka u bolesnika s PVL, višestruke biopsije i strogo kliničko praćenje su obvezni (svakih 3-6 mjeseci ovisno o kliničkim značajkama). Vrijeme zloćudne preobrazbe je nepredvidivo, stoga je potrebno doživotno praćenje.
Literatura
1. Hansen, L.S.; Olson, J.A.; Silverman, S. Proliferative verrucous leukoplakia. A long-term study of thirty patients. Oral Surgery, Oral Med. Oral Pathol. 1985, 60, 285–298, doi:10.1016/0030-4220(85)90313-5.
2. Aguirre-Urizar, J.M. Proliferative multifocal leukoplakia better name that proliferative verrucous leukoplakia. World J. Surg. Oncol. 2011, 9, 122, doi:10.1186/1477-7819-9-122.
3. Villa, A.; Menon, R.S.; Kerr, A.R.; De Abreu Alves, F.; Guollo, A.; Ojeda, D.; Woo, S.B. Proliferative leukoplakia: Proposed new clinical diagnostic criteria. Oral Dis. 2018, 24, 749–760, doi:10.1111/odi.12830.
4. Warnakulasuriya, S.; Kujan, O.; Aguirre‐Urizar, J.M.; Bagan, J. V.; González‐Moles, M.Á.; Kerr, A.R.; Lodi, G.; Mello, F.W.; Monteiro, L.; Ogden, G.R.; et al. Oral potentially malignant disorders: A consensus report from an international seminar on nomenclature and classification, convened by the WHO Collaborating Centre for Oral Cancer. Oral Dis. 2020, odi.13704, doi:10.1111/odi.13704.
5. Villa, A.; Sonis, S. Oral leukoplakia remains a challenging condition. Oral Dis. 2018, 24, 179–183, doi:10.1111/odi.12781.
6. van der Waal, I. Oral leukoplakia; a proposal for simplification and consistency of the clinical classification and terminology. Med. Oral Patol. Oral y Cir. Bucal 2019, 24, e799–e803, doi:10.4317/medoral.23372.
7. Petti, S. Pooled estimate of world leukoplakia prevalence: A systematic review. Oral Oncol. 2003, 39, 770–780, doi:10.1016/S1368-8375(03)00102-7.
8. Lombardi, N.; D’amore, F.; Elli, C.; Pispero, A.; Moneghini, L.; Franchini, R. Gingival lesion in proliferative verrucous leukoplakia. Dent. Cadmos 2020, 88, 647–648, doi:10.19256/d.cadmos.10.2020.03.
9. Staines, K.; Rogers, H. Oral leukoplakia and proliferative verrucous leukoplakia: A review for dental practitioners. Br. Dent. J. 2017, 223, 655–661, doi:10.1038/sj.bdj.2017.881.
10. Varoni, E.M.; Lombardi, N.; Franchini, R.; D’Amore, F.; Noviello, V.; Cassani, B.; Moneghini, L.; Sardella, A.; Lodi, G. Oral Human Papillomavirus (HPV) and sexual behaviors in a young cohort of oral cancer survivors. Oral Dis. 2021, 27, 919–923, doi:10.1111/odi.13622.
11. Bagan, J. V.; Jimenez, Y.; Murillo, J.; Gavaldá, C.; Poveda, R.; Scully, C.; Alberola, T.M.; Torres-Puente, M.; Pérez-Alonso, M. Lack of Association Between Proliferative Verrucous Leukoplakia and Human Papillomavirus Infection. J. Oral Maxillofac. Surg. 2007, 65, 46–49, doi:10.1016/j.joms.2005.12.066.
12. Palefsky, J.M.; Silverman, S.; Abdel‐Salaam, M.; Daniels, T.E.; Greenspan, J.S. Association between proliferative verrucous leukoplakia and infection with human papillomavirus type 16. J. Oral Pathol. Med. 1995, 24, 193–197, doi:10.1111/j.1600-0714.1995.tb01165.x.
13. Campisi, G.; Giovannelli, L.; Ammatuna, P.; Capra, G.; Colella, G.; Di Liberto, C.; Gandolfo, S.; Pentenero, M.; Carrozzo, M.; Serpico, R.; et al. Proliferative verrucous vs conventional leukoplakia: No significantly increased risk of HPV infection. Oral Oncol. 2004, 40, 835–840, doi:10.1016/j.oraloncology.2004.02.007.
14. Cabay, R.J.; Morton, T.H.; Epstein, J.B. Proliferative verrucous leukoplakia and its progression to oral carcinoma: A review of the literature. J. Oral Pathol. Med. 2007, 36, 255–261, doi:10.1111/j.1600-0714.2007.00506.x.
15. Iocca, O.; Sollecito, T.P.; Alawi, F.; Weinstein, G.S.; Newman, J.G.; De Virgilio, A.; Di Maio, P.; Spriano, G.; Pardiñas López, S.; Shanti, R.M. Potentially malignant disorders of the oral cavity and oral dysplasia: A systematic review and meta-analysis of malignant transformation rate by subtype. Head Neck 2020, 42, 539–555.
16. Villa, A.; Celentano, A.; Glurich, I.; Borgnakke, W.S.; Jensen, S.B.; Peterson, D.E.; Delli, K.; Ojeda, D.; Vissink, A.; Farah, C.S. World Workshop on Oral Medicine VII: Prognostic biomarkers in oral leukoplakia: A systematic review of longitudinal studies. Oral Dis. 2019, 25, 64–78.
17. Lodi, G.; Tarozzi, M.; Baruzzi, E.; Costa, D.; Franchini, R.; D’Amore, F.; Carassi, A.; Lombardi, N. Odontoiatria e cancro della bocca: dai fattori di rischio alla riabilitazione – Modulo 1: Epidemiologia e fattori di rischio. Dent. Cadmos 2021, 89, 01, doi:10.19256/d.cadmos.01.2021.14.
18. Lombardi, N.; Varoni, E.M.; Moneghini, L.; Lodi, G. Submucosal oral squamous cell carcinoma of the tongue. Oral Oncol. 2021, 115, 105121, doi:10.1016/j.oraloncology.2020.105121.
19. Capella, D.L.; Gonçalves, J.M.; Abrantes, A.A.A.; Grando, L.J.; Daniel, F.I. Proliferative verrucous leukoplakia: diagnosis, management and current advances. Braz. J. Otorhinolaryngol. 2017, 83, 585–593, doi:10.1016/j.bjorl.2016.12.005.
20. Cerero-Lapiedra, R.; Balade-Martinez, D.; Moreno-Lopez, L.; Esparza-Gomez, G.; Bagan, J. Proliferative verrucous leukoplakia: A proposal for diagnostic criteria. Med. Oral Patol. Oral y Cir. Bucal 2010, 15, e839–e845, doi:10.4317/medoral.15.e839.
21. Pentenero, M.; Meleti, M.; Vescovi, P.; Gandolfo, S. Oral proliferative verrucous leucoplakia: Are there particular features for such an ambiguous entity? A systematic review. Br. J. Dermatol. 2014, 170, 1039–1047.
22. Villa, A.; Woo, S. Bin Leukoplakia—A Diagnostic and Management Algorithm. J. Oral Maxillofac. Surg. 2017, 75, 723–734.
23. Bagan, J.; Murillo-Cortes, J.; Poveda-Roda, R.; Leopoldo-Rodado, M.; Bagan, L. Second primary tumors in proliferative verrucous leukoplakia: a series of 33 cases. Clin. Oral Investig. 2020, 24, 1963–1969, doi:10.1007/s00784-019-03059-9.
24. Abadie, W.M.; Partington, E.J.; Fowler, C.B.; Schmalbach, C.E. Optimal Management of Proliferative Verrucous Leukoplakia: A Systematic Review of the Literature. Otolaryngol. – Head Neck Surg. (United States) 2015, 153, 504–511, doi:10.1177/0194599815586779.
25. Warnakulasuriya, S.; Johnson, N.W.; Van Der Waal, I. Nomenclature and classification of potentially malignant disorders of the oral mucosa. J. Oral Pathol. Med. 2007, 36, 575–580.
26. Ghazali, N.; Bakri, M.M.; Zain, R.B. Aggressive, multifocal oral verrucous leukoplakia: proliferative verrucous leukoplakia or not? J. Oral Pathol. Med. 2003, 32, 383–392, doi:10.1034/j.1600-0714.2003.00180.x.
27. Warnakulasuriya, S. Clinical features and presentation of oral potentially malignant disorders. Oral Surg. Oral Med. Oral Pathol. Oral Radiol. 2018, 125, 582–590.
28. Garcia-Pola, M.; Llorente-Pendas, S.; Gonzalez-Garcia, M.; Garcia-Martin, J. The development of proliferative verrucous leukoplakia in oral lichen planus. A preliminary study. Med. Oral Patol. Oral y Cir. Bucal 2016, 21, e328–e334, doi:10.4317/medoral.20832.
29. McParland, H.; Warnakulasuriya, S. Lichenoid morphology could be an early feature of oral proliferative verrucous leukoplakia. J. Oral Pathol. Med. 2021, 50, 229–235, doi:10.1111/jop.13129.
30. Carrard, V.C.; Brouns, E.R.E.A.; van der Waal, I. Proliferative verrucous leukoplakia; A critical appraisal of the diagnostic criteria. Med. Oral Patol. Oral Cir. Bucal 2013, 18, e411–e413, doi:10.4317/medoral.18912.
31. Warnakulasuriya, S. Oral potentially malignant disorders: A comprehensive review on clinical aspects and management. Oral Oncol. 2020, 102, 104550, doi:10.1016/j.oraloncology.2019.104550.
32. Pentenero, M.; Carrozzo, M.; Pagano, M.; Galliano, D.; Broccoletti, R.; Scully, C.; Gandolfo, S. Oral mucosal dysplastic lesions and early squamous cell carcinomas: Underdiagnosis from incisional biopsy. Oral Dis. 2003, 9, 68–72, doi:10.1034/j.1601-0825.2003.02875.x.
33. Lee, J.J.; Hung, H.C.; Cheng, S.J.; Chiang, C.P.; Liu, B.Y.; Yu, C.H.; Jeng, J.H.; Chang, H.H.; Kok, S.H. Factors associated with underdiagnosis from incisional biopsy of oral leukoplakic lesions. Oral Surgery, Oral Med. Oral Pathol. Oral Radiol. Endodontology 2007, 104, 217–225, doi:10.1016/j.tripleo.2007.02.012.
34. Lodi, G.; Franchini, R.; Warnakulasuriya, S.; Varoni, E.M.; Sardella, A.; Kerr, A.R.; Carrassi, A.; MacDonald, L.C.; Worthington, H. V.; Mauleffinch, L.F. Limited evidence for interventions to treat oral leukoplakia. Evid. Based. Dent. 2017, 18, 92–93.
35. Thomson, P.J.; McCaul, J.A.; Ridout, F.; Hutchison, I.L. To treat…or not to treat? Clinicians’ views on the management of oral potentially malignant disorders. Br. J. Oral Maxillofac. Surg. 2015, 53, 1027–1031, doi:10.1016/j.bjoms.2015.08.263.







