La fibrosis submucosa oral (FSO) es una afección cicatricial crónica y progresiva que afecta la mucosa oral, orofaríngea y con frecuencia la parte superior del esófago.
No existe una definición universalmente aceptada de la FSO y las definiciones más recientes tienen como objetivo proporcionar comentarios sobre la etiología, la epidemiología y las características clínicas de la enfermedad. Pindborg en 1966 definió la FSO como “una enfermedad crónica e insidiosa que afecta cualquier parte de la cavidad oral y, en ocasiones, la faringe”. Brad (2019) definió la FSO como una «condición crónica, precancerosa y a menudo debilitante, caracterizada por una fibrosis lentamente progresiva de la cavidad oral y orofaringe» y Langdon (2007) describió la FSO como «una enfermedad progresiva en la que se forman bandas fibrosas debajo de la mucosa oral».
Etiopatogenia
La etiología de la FSO es multifactorial.
- La Areca o nuez de betel es el nombre de la nuez derivada de la planta Areca.
- Se ha observado una relación dependiente de la dosis tanto para la frecuencia como para la duración de la masticación de la nuez de betel en el desarrollo de la FSO.
- Masticar areca, betel o paan es un hábito recreativo común en el subcontinente indio y su consumo es cada vez más común en las comunidades occidentales debido a la migración.
- Ciertas preparaciones de nuez de areca incluyen tabaco y otros carcinógenos conocidos. La nuez de areca aisladamente es un cancerígeno reconocido, ya que contiene ciertos taninos y alcaloides, que tienen citotoxicidad y genotoxicidad. La cal apagada (hidróxido de calcio), que es otro ingrediente común en las preparaciones de nuez de areca, tiene concentraciones elevadas de arsénico.
- En la religión hindú, se cree que la nuez de areca es divina y se consume debido al valor medicinal percibido. También se ha percibido como un afrodisíaco, un agente que mejora la higiene bucal y reduce la halitosis, un estimulante salival que mejora la digestión y, dentro del subcontinente indio, se cree que tiene un efecto estabilizador sobre el control glucémico en pacientes con diabetes.
- La arecolina, un subproducto del metabolismo de la nuez de areca, es un alcaloide que cruza fácilmente la barrera hematoencefálica y se ha relacionado con el potencial adictivo del hábito de masticar la nuez de areca. Los efectos fisiológicos posteriores a menudo se describen como eufóricos, los usuarios también describen una mayor conciencia y una mayor productividad.
- Masticar nuez de areca se ha implicado como el principal factor etiológico en el desarrollo de FSO. La Agencia Internacional para la Investigación del Cáncer ha clasificado a la nuez de areca como carcinógeno del Grupo 1.
- Otros factores etiológicos descritos incluyen un hábito de consumo de tabaco preexistente (tabaco sin humo), deficiencias hematínicas, anemia y desnutrición.
- También puede existir una predisposición genética, con asociación a determinados subtipos y haplotipos HLA (A10/DR3).
- La desnutrición, la anemia y las deficiencias hematínicas están asociadas con la atrofia de la mucosa oral y un mayor potencial para la síntesis de colágeno.
Masticar nuez de areca es el principal factor de riesgo etiológico en el desarrollo de la FOS y los factores anteriores pueden verse como contribuyentes.
Histopatología
- la FOS se caracteriza por una deposición anormal de colágeno.
- Los alcaloides de areca, como la arecolina, provocan la proliferación de fibroblastos. Los saborizantes dentro de las preparaciones de nuez de areca, como los taninos, también pueden inhibir la actividad de la colagenasa.
- La progresión de la enfermedad está asociada con el reemplazo del colágeno tipo 1, fácilmente degradable, por colágeno tipo 3 más resistente. También hay inhibición de la fagocitosis de colágeno.
- Las muestras histopatológicas exhiben ciertas características de la FSO, como atrofia o adelgazamiento del epitelio, hialinización yuxtaepitelial y colágeno de densidad variable, junto con una lámina propia fibrosada y fibrillas de anclaje.
Epidemiología
La FSO ocurre predominantemente en el subcontinente indio, incluidos India, Taiwán, China, Bangladesh, Malasia, Singapur, Tailandia y Sri Lanka. También se ha descrito en Sudáfrica y Arabia Saudita. La FSO también se encuentra en poblaciones asiáticas en los EE.UU., el Reino Unido y los países desarrollados y, por lo tanto, la afección presenta una carga de salud global. El número de casos globales en 1996 se estimó en 2,5 millones. Se ha descrito que la prevalencia en la India llega al 30%. Se ha descrito que el consumo de nuez de areca a nivel mundial es tan alto como 5-20%. Los síntomas de la FSO tienden a desarrollarse entre la 4.ª y la 5.ª década de la vida, sin embargo, se han descrito casos en pacientes de hasta once años. La enfermedad tiene una preponderancia en el sexo femenino por razones desconocidas.
Presentación clínica
- La FSO ha sido clasificada clínicamente en cuatro etapas por More (2012), abarcando una fase eruptiva y luego fibrótica.
- La fase eruptiva, estadio 1, puede estar asociada con la formación de vesículas, siendo común la sensación de ardor y malestar en la cavidad oral. La textura de la mucosa oral comienza a cambiar, perdiendo su flexibilidad y la mucosa comienza a palidecer. Se pueden desarrollar áreas eritematosas, petequias, ulceración, así como pigmentación melanótica.
- En el estadio dos, se produce fibrosis en las vesículas y úlceras cuando cicatrizan. Se desarrollan bandas fibrosas palpables verticales y circulares en la mucosa bucal y/o la orofaringe con o sin estomatitis. Es posible que haya bandas más delgadas en las primeras etapas en comparación con estas bandas palpables.
- En el estadio tres, las bandas fibrosas palpables pueden estar presentes en cualquier parte de la cavidad oral con o sin estomatitis. El estadio cuatro abarca todo lo anterior con el desarrollo de un trastorno potencialmente maligno o un carcinoma de células escamosas oral establecido.
- Los hallazgos específicos en los estadios dos a cuatro incluyen trismus, despigmentación de la encía, úvula atrófica y depapilación lingual. También se pueden observar cambios en la estética facial con el hundimiento de las mejillas que no se correlaciona con la edad o el estado nutricional.
- En casos severos, pueden desarrollarse deficiencias en el habla y la audición. Se ha descrito quelos estadios finales de la FSO tiene un impacto significativo en la calidad de vida.
- More et al.(2012), también describió una estadificación funcional de la FSO basada en la distancia de apertura interincisal; Estadio M1 (mayor o igual a 35 mm); estadio M2 (entre 25 y 35 mm); estadio M3 (15 y 25 mm); y estadio M4 (menos de 15 mm).
- Paymaster en 1956 describió por primera vez el potencial premaligno de la condición.
- Hay variaciones geográficas significativas en las tasas de transformación maligna, siendo generalmente más alta en la India en comparación con otros países.
- Una posible explicación es la forma en que se prepara la nuez de areca y la incorporación de aditivos. En Taiwan, generalmente no se usan productos del tabaco incorporados a la nuez de areca y esto podría explicar la menor tasa de transformación maligna en esta población.
- La tasa de transformación maligna se ha estimado entre el 1 y el 9%.
- Se ha observado una mayor tasa de transformación maligna en aquellos casos con leucoplasia oral concurrente.
- Existe controversias en relación a que si los carcinomas orales desarrollados a partir de la FSO son menos o más agresivos en comparación con los carcinomas orales que se originan sobre otras lesiones de la cavidad oral.
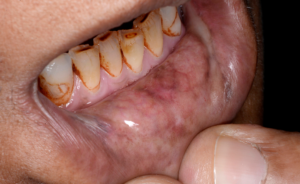
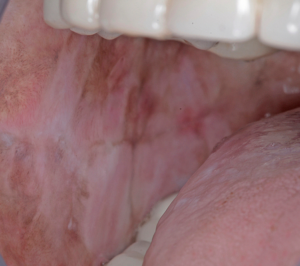
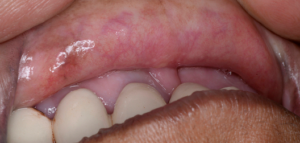
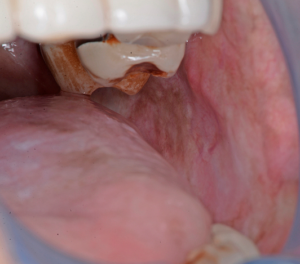
Diagnóstico Diferencial
En los primeros estadios, la FSO puede ser mal diagnosticada. Los pacientes que se quejan de una sensación de ardor con atrofia de la mucosa pueden ser diagnosticados con disestesia oral, con o sin un factor contribuyente subyacente, como una deficiencia hematínica o anemia. La anamnesis cuidadosa y la indagación de los hábitos recreativos es fundamental. La FSO puede presentarse con características similares a otros trastornos orales potencialmente malignos, como el liquen plano oral.
La esclerodermia es una afección autoinmune que afecta la piel, los órganos internos y los vasos sanguíneos. Se caracteriza por esclerosis difusa de la piel y otros tejidos conectivos. La esclerodermia puede presentarse con bandas fibrosas en la mucosa oral y trismus progresivo. Los pacientes con esclerodermia también tendrán molestias extraorales. Las alteraciones microvasculares y las pruebas de autoanticuerpos ayudan a establecer el diagnóstico de la esclerodermia.
La amiloidosis se caracteriza por el depósito de proteínas amiloides (proteína fibrilar) en los tejidos. La amiloidosis sistémica puede presentarse con macroglosia o trismus progresivo. La anamnesis cuidadosa, la analítica sanguínea y la biopsia ayudan a establecer el diagnóstico.
En sus últimos estadios, la FSO puede presentarse como una leucoplasia, eritroplasia o un carcinoma oral establecido.
Diagnóstico
- Una investigación cuidadosa de los hábitos recreativos sugerirá fuertemente el diagnóstico de FSO. Como la FSO es un trastorno oral potencialmente maligno, las biopsias son necesarias para su diagnóstico.
- El análisis histopatológico es útil en la estadificación clínica de la enfermedad, una vez la que la distribución y el número de fibroblastos, fibras de colágeno, presencia y número de células inflamatorias y vasos sanguíneos se correlacionan con la estadificación de la enfermedad.
- El trauma derivado del procedimiento de biopsia induce un grado de fibrosis que puede contribuir al empeoramiento del trismus.
- Ciertos biomarcadores, como el ARNm, pueden influir en la estadificación de la enfermedad y el análisis genético de las muestras puede predecir una futura transformación maligna.
- La hematoxilina y eosina es la tinción más común utilizada en el diagnóstico de la FSO.
Manejo
Se debe aconsejar a los pacientes sobre el uso continuado de la masticación de nuez de areca y su papel en la etiopatogenia y el riesgo de transformación maligna y se les debe alentar a abandonar el hábito. La FSO conlleva una carga de enfermedad global significativa y la prevención primaria es un enfoque clave de la estrategia del gobierno en los países del subcontinente indio. Se ha demostrado que enfoques como la prohibición de los productos de la planta de areca y sus preparados, así como la educación sobre los efectos nocivos de la masticación de la nuez de areca, son útiles en la prevención primaria tanto a nivel individual como de población. La FSO con frecuencia se presenta en estadios avanzados lo que genera un dilema en su manejo.
» Manejo Conservador
Manejo conservador
- En los estadios moderados y severos de la FSO, el grado de fibrosis es irreversible y el tratamiento es principalmente sintomático.
- El manejo conservador de la reducción progresiva de la apertura de la boca implica la fisioterapia. Se aconsejan varios ejercicios destinados a estirar los tejidos y fortalecer los músculos de la masticación. Los dispositivos hechos a medida también pueden ser útiles para reducir el trismus. Se anima a los pacientes a masajear los músculos de la masticación. La higiene oral debe reforzarse ya que los pacientes con FSO muestran tasas más altos de enfermedades orales como la enfermedad periodontal, la caries dental y la halitosis.
- A los pacientes que se quejan de molestias orales generales se les puede prescribir anestésicos. En estadios más avanzados, las inyecciones de corticosteroides intralesionales han sido útiles para reducir el trismus.
» View less
» Manejo quirúrgico
Manejo Quirúrgico
- El tratamiento quirúrgico puede estar indicado en casos de trismus severo y tiene como objetivo aumentar la apertura bucal y la salud oral.
- El abordaje quirúrgico suele implicar la extirpación del tejido fibroso y el cuidado posterior tiene como objetivo mantener la apertura después de la extirpación y la liberación muscular.
- La escisión simple de las bandas fibrosas exacerba la condición, ya que el trauma iatrogénico del proceso quirúrgico conduce a la fibrosis subsiguiente.
- El trismus crónico como resultado de la FSO puede provocar cambios fisiológicos en el tendón temporal, y los procedimientos de injerto de piel pueden ayudar a solucionarlo, por ejemplo, un injerto de piel de espesor parcial después de una miotomía temporal bilateral o una coronoidectomía. Estos son procedimientos quirúrgicos extensos y no deben realizarse a la ligera, pero pueden aliviar los síntomas del trismo.
- También se puede considerar la miotomía de otros músculos masticatorios.
» View less
Resumen
La FSO es una condición crónica y progresiva que resulta en fibrosis de la mucosa oral y orofaríngea y, ocasionalmente, del esófago superior, como resultado de los cambios fisiológicos inducidos por la masticación de nuez de areca. La nuez de areca y sus metabolitos son cancerígenos y varias preparaciones de nuez de areca incluyen otros carcinógenos. La tasa de transformación maligna varía geográficamente y oscila entre el 1 y el 9%. La tasa de transformación maligna depende de la dosis y se correlaciona con la duración e intensidad del hábito de mascar nuez de areca, y de la combinación con el consumo de alcohol y tabaco. No existe un protocolo de manejo universalmente aceptado.
A nivel mundial, el conocimiento de la condición entre la población general y los profesionales de la salud es bajo. Esto puede contribuir al diagnóstico tardío de estos pacientes. Todos los profesionales sanitarios tienen un papel en la prevención primaria y el reconocimiento de la enfermedad.
Referencias y lecturas complementarias
J.D. Langdon, in Oral and Maxillofacial Surgery (Second Edition), 2007
Brad W. Neville DDS, … Angela C. Chi DMD, in Color Atlas of Oral and Maxillofacial Diseases, 2019
Raman Bedi, Crispian Scully, in Manson’s Tropical Infectious Diseases (Twenty-third Edition), 2014
More C, Gupta S, Joshi J, Varma S. Classification system of Oral submucous fibrosis. J Indian Acad Oral Med Radiol. 2012;24(1):24–9
Ali, F. M., Patil, A., Patil, K. and Prasant, M. C. (2014) ‘Oral submucous fibrosis and its dermatological relation’, Indian Dermatol Online J, 5(3), pp. 260-5.
Angadi, P. V. and Rao, S. S. (2011) ‘Areca nut in pathogenesis of oral submucous fibrosis: revisited’, Oral Maxillofac Surg, 15(1), pp. 1-9.
Arakeri, G., Patil, S. G., Aljabab, A. S., Lin, K. C., Merkx, M. A. W., Gao, S. and Brennan, P. A. (2017a) ‘Oral submucous fibrosis: An update on pathophysiology of malignant transformation’, J Oral Pathol Med, 46(6), pp. 413-417.
Arakeri, G., Rai, K. K., Boraks, G., Patil, S. G., Aljabab, A. S., Merkx, M. A. W., Carrozzo, M. and Brennan, P. A. (2017b) ‘Current protocols in the management of oral submucous fibrosis: An update’, J Oral Pathol Med, 46(6), pp. 418-423.
Arakeri, G., Rai, K. K., Hunasgi, S., Merkx, M. A. W., Gao, S. and Brennan, P. A. (2017c) ‘Oral submucous fibrosis: An update on current theories of pathogenesis’, J Oral Pathol Med, 46(6), pp. 406-412.
Cox, S. C. and Walker, D. M. (1996) ‘Oral submucous fibrosis. A review’, Aust Dent J, 41(5), pp. 294-9.
Garg, A., Chaturvedi, P. and Gupta, P. C. (2014) ‘A review of the systemic adverse effects of areca nut or betel nut’, Indian J Med Paediatr Oncol, 35(1), pp. 3-9.
Gupta, P. C. and Warnakulasuriya, S. (2002) ‘Global epidemiology of areca nut usage’, Addict Biol, 7(1), pp. 77-83.
Kim, D. H., Lee, J., Lee, M. H., Kim, S. W. and Hwang, S. H. (2020) ‘Efficacy of chemiluminescence in the diagnosis and screening of oral cancer and precancer: a systematic review and meta-analysis’, Braz J Otorhinolaryngol.
Murti, P. R., Bhonsle, R. B., Pindborg, J. J., Daftary, D. K., Gupta, P. C. and Mehta, F. S. (1985) ‘Malignant transformation rate in oral submucous fibrosis over a 17-year period’, Community Dent Oral Epidemiol, 13(6), pp. 340-1.
Pandya, S., Chaudhary, A. K., Singh, M. and Mehrotra, R. (2009) ‘Correlation of histopathological diagnosis with habits and clinical findings in oral submucous fibrosis’, Head Neck Oncol, 1, pp. 10.
Passi, D., Bhanot, P., Kacker, D., Chahal, D., Atri, M. and Panwar, Y. (2017) ‘Oral submucous fibrosis: Newer proposed classification with critical updates in pathogenesis and management strategies’, Natl J Maxillofac Surg, 8(2), pp. 89-94.
PAYMASTER, J. C. (1956) ‘Cancer of the buccal mucosa; a clinical study of 650 cases in Indian patients’, Cancer, 9(3), pp. 431-5.
Pindborg, J. J. and Sirsat, S. M. (1966) ‘Oral submucous fibrosis’, Oral Surg Oral Med Oral Pathol, 22(6), pp. 764-79.
Rai, A., Ahmad, T., Parveen, S., Faizan, M. I. and Ali, S. (2020) ‘Expression of transforming growth factor beta in oral submucous fibrosis’, J Oral Biol Craniofac Res, 10(2), pp. 166-170.
Rai, S., Rattan, V., Gupta, A. and Kumar, P. (2018) ‘Conservative management of Oral Submucous Fibrosis in early and intermediate stage’, J Oral Biol Craniofac Res, 8(2), pp. 86-88.
Rajendran, R. (1994) ‘Oral submucous fibrosis: etiology, pathogenesis, and future research’, Bull World Health Organ, 72(6), pp. 985-96.
Rao, N. R., Villa, A., More, C. B., Jayasinghe, R. D., Kerr, A. R. and Johnson, N. W. (2020) ‘Oral submucous fibrosis: a contemporary narrative review with a proposed inter-professional approach for an early diagnosis and clinical management’, J Otolaryngol Head Neck Surg, 49(1), pp. 3.
Shih, Y. H., Wang, T. H., Shieh, T. M. and Tseng, Y. H. (2019) ‘Oral Submucous Fibrosis: A Review on Etiopathogenesis, Diagnosis, and Therapy’, Int J Mol Sci, 20(12).
Silva, W. P., Wastner, B. F., Bohn, J. C., Jung, J. E., Schussel, J. L. and Sassi, L. M. (2015) ‘Unusual presentation of oral amyloidosis’, Contemp Clin Dent, 6(Suppl 1), pp. S282-4.
Yoithapprabhunath, T. R., Maheswaran, T., Dineshshankar, J., Anusushanth, A., Sindhuja, P. and Sitra, G. (2013) ‘Pathogenesis and therapeutic intervention of oral submucous fibrosis’, J Pharm Bioallied Sci, 5(Suppl 1), pp. S85-8.
[/toggle]







